Мы переехали - дермато-венерология.рф
Венерология |
|---|
Друзья сайта |
|---|
Чесотка сиптомы, лечение
 Чесотка представляет собой паразитарное заболевание кожных покровов, передающееся половым путем, при тесном бытовом контакте. Возбудителем заболевания является – чесоточный клещ. Различают мужскую и женскую особь.
Чесотка представляет собой паразитарное заболевание кожных покровов, передающееся половым путем, при тесном бытовом контакте. Возбудителем заболевания является – чесоточный клещ. Различают мужскую и женскую особь. Длина самки чесоточного клеща составляет около 0,5 мм. Продолжительность жизни ее - около месяца. Жизненный цикл делится на 2 части: кратковременную стадию на поверхности кожи и длительную внутрикожную. Самка ежедневно откладывает по 2-3 яйца (40-50 за всю жизнь) в поверхностном слое кожи человека. На передних ногах клеща имеются присоски, при помощи которых они удерживаются на поверхности кожи. В роговой слой кожи клещи проникают путем проделывания ходов челюстями. Самка питается клеточным детритом и откладывает в чесоточном ходе яйца, в которых созревают личинки. Далее личинки в течение нескольких дней достигают размеров зрелых клещей. Над местом кладки яиц самка проделывает вертикальные отверстия, через которые личинки выходят на поверхность кожи. Они внедряются в волосяные фолликулы и в эпидермис.
Дочерние самки, как правило, мигрируют на кожу кистей, запястьев и стоп. Они также внедряются в кожу и сразу начинают проделывать чесоточные ходы и откладывать яйца. Данная локализация чесоточных ходов именно в этих областях обусловлена толщиной рогового слоя, из-за чего личинки успевают вылупиться и дозреть до полноценных клещей, а не слущится вместе с пластами эпителиальных клеток. Клещи спариваются непосредственно на поверхности кожи. Далее самцы погибают. Чесоточные клещи весьма устойчивы и вне кожи человека могут прожить несколько суток при комнатной температуре. Пути передачи: тесный контакт, в том числе во время коитуса. Возможно инфицирование при рукопожатии, а также при пользовании инфицированным нательным и постельным бельем. Инкубационный период небольшой и в среднем составляет 7-10 суток.
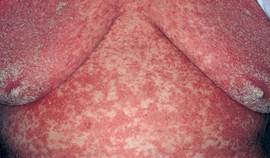
Для чесотки характерен полиморфизм высыпаний (узелки, везикулы, возникающие на месте внедрения клеща, а затем появление корочек и эрозий). Патогномонничным симптомом для данного заболевания является наличие чесоточного хода. Чесоточные ходы располагаются между пальцами кистей, на запястьях, в локтевых сгибах, на стопах, наружных половых органах, ягодицах, подмышечных впадинах. Представляют собой полоску длиной 0.5-1 см. Слепой конец заканчивается маленькой везикулой или папулой. Это то место, где в данную минуту находиться клещ. Одновременно на человеке паразитирует 6-10 клещей. Голова и шея при чесотке не поражаются.
Весьма характерным симптомом является наличие кожного зуда. Зуд усиливается ночами и приводит к тому, что больной начинает расчесывать кожу. Это проявление обусловлено местными аллергическими реакциями на присутствие клеща и на продукты его жизнедеятельности. При первичном инфицировании зуд возникает не сразу, а спустя несколько недель. При повторном инфицировании зуд возникает практически сразу.
 Встречается несколько разновидностей заболевания:
Встречается несколько разновидностей заболевания: - без ходов,
- норвежская,
- чесотка чистоплотных людей.
Чесотка без ходов обусловлена сроками от начала инфицирования до откладывания яиц (более чем 2 недели) и характеризуется появлением папул и везикул при видимом отсутствии чесоточных ходов. Норвежская встречается у лиц с иммунодефицитным состоянием. Иногда встречается чесоточная лимфоплазия, которая характеризуется появлением зудящих пузырьков, диаметром 5-20 мм, с гладкой поверхностью красного или коричневого цветов.
Лечение чесотки
Диагностика проводится различными методами: извлечение клеща копьевидной иглой с дальнейшей микроскопией; метод тонких срезов и соскобы с вазелиновым маслом заключаются в получении материала, обработке щелочью и микроскопией.
Для лечения чесотки используют 10-20%-ную серную мазь, 10-20%-ную эмульсию и мазь бензилбензоат, полисульфидный линимент. Все эти препараты необходимо применять в течение определенных промежутков времени с целью воздействия на личинки, развившиеся во время лечения. Предварительно необходимо проведение душевых процедур и смены постельного и нательного белья перед началом лечения и сразу же после.
Лечение по методу Демьяновича проводится 60%-ным раствором тиосульфата натрия (раствор №1) и 6%-ным раствором концентрированной или 18%-ным раствором разбавленной соляной (хлористоводородной) кислоты (раствор №2). Вначале дважды в течение 10 минут втирают в каждый пораженный участок кожи раствор №1 (с 10-минутным интервалом), а затем раствор №2 (по 5 мин. с 5-минутным интервалом). Раствор тиосульфата натрия втирают в кожу рукой, смачивая ее раствором, после чего необходимо вымыть руки. Раствор соляной кислоты наливают в пригоршню сразу из бутылки. После процедуры больной меняет постельное белье, надевает чистое нательное белье. На следующий день лечение повторяют. Широко применяется аэрозольный препарат Спрегаль.
Для профилактики инфицирования и распространения инфекции необходима правильно проведенная дезинфекция белья и предметов домашнего обихода. Дезинфекция одежды и белья проводится кипячением в 1-2% растворе соды или с любым стиральным порошком в течение 10 минут с момента закипания. Для обработки верхней одежды, головных уборов, перчаток, мебели, предметов обихода применяется препарат А-пар в аэрозольной упаковке. Верхнюю одежду, не подлежащую кипячению, проглаживают утюгом с отпаривателем с обеих сторон. Плащи, пальто, шубы, изделия из кожи и замши вывешивают на открытый воздух в течение 5 дней. Детские игрушки, обувь помещают в полиэтиленовый пакет и на время исключают из пользования (не менее 7 дней). В комнате больного ежедневно проводят влажную уборку с 1-2% раствором соды.
Дерматология |
|---|
Реклама |
|---|
Статистика |
|---|